Những bước chuyển của y tế công
Hôm đó trời mưa lạnh, lầy lội qua những con đường, cuối cùng cũng tìm được nhà ông Lèng Quán Chín, ở thôn Na Cạp, xã Lùng Khẩu Nhi, huyện Mường Khương, tỉnh Lào Cai. Câu chuyện về một lão nông cùng gia đình buông xuôi, chuẩn bị lo hậu sự được lần dở.
“Ông yếu đến mức không xuống giường được nữa rồi. Hôm đấy, ông ốm quá nặng, gọi là không biết gì lắm rồi, ông bảo thôi tôi không biết có khỏi được hay không, các con phải mua cái quan tài để cho bố nhìn thấy” – con trai ông Lèng Quán Chín kể lại.
Ông Chín bị áp xe phổi, “bệnh nhân lúc vào rất nặng, sốt cao liên tục, mạch nhỏ, nhanh, huyết áp tụt, da tái nhợt, sốc nặng, không đi lại được”. Trường hợp của ông Chín được các bác sĩ ở Bệnh viện Đa khoa Mường Khương kể lại vanh vách như đọc bệnh án. Cũng không lấy gì làm ngạc nhiên bởi đây là một trường hợp rất nặng được các bác sĩ ở đây cứu sống.
“Cái quan tài giờ để đó là kỷ niệm” – câu nói vui của ông Lèng Quán Chín nhưng cũng là một minh chứng cho sự hồi sinh ngoạn mục của một lão nông.
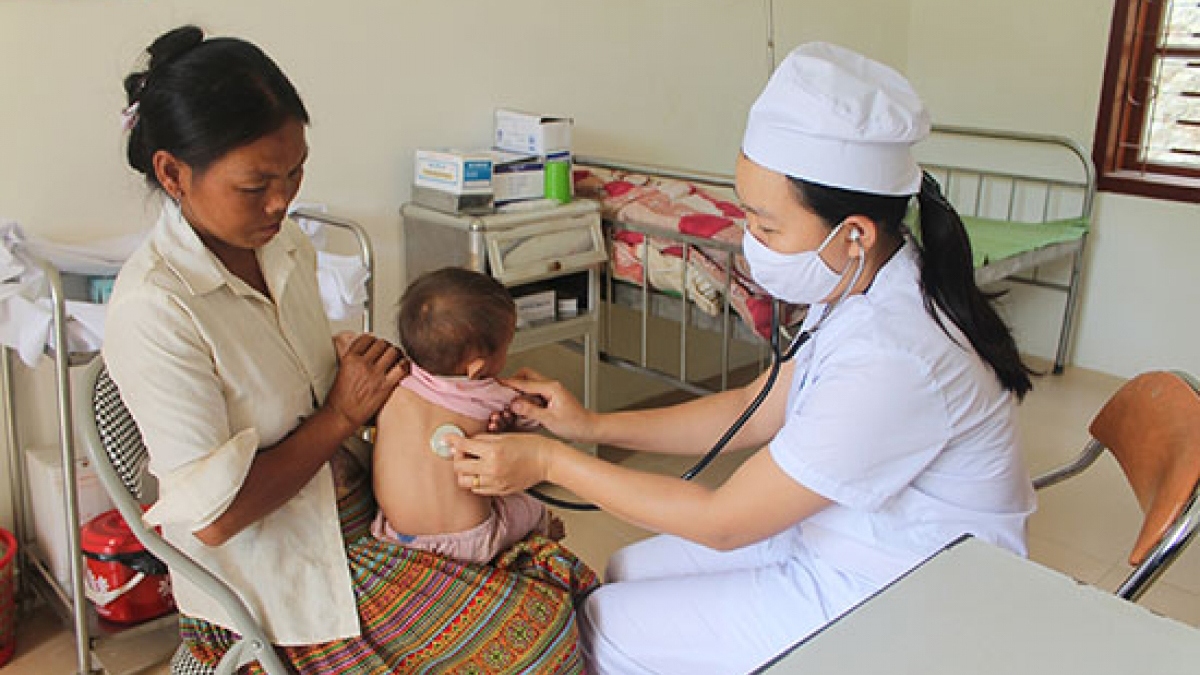
Cán bộ Trạm Y tế xã Hồng Ngài, Bắc Yên, Sơn La khám bệnh cho bệnh nhi.
Một câu chuyện khác, ở một nơi rất xa, của những con người rất nghèo. Đó là sản phụ Hồ Thị Thơm, ở bản Ka In, xã Trọng Hóa – xã nghèo nhất của huyện Minh Hóa, tỉnh Quảng Bình.
Chị Thơm trở dạ vào đúng đêm mưa lũ, trận lũ lịch sử tại các tỉnh miền Trung. Nước dâng cao, các tuyến đường bị chia cắt. Chiếc xe chở sản phụ đi cấp cứu bị hỏng giữa đường. Mưa rét, hoảng loạn và sợ hãi… “gọi điện thoại thì bảo sỹ bảo không lo, một tý là xe cấp cứu đến ngay. Mình chạy đến rồi thì thể nào nhân viên y tế cũng đến với mình. Lo lắm, một sống hai chết rồi đấy… nhưng vẫn tin là họ giúp đỡ mình thôi”.
Và điều kỳ diệu đã đến, sản phụ Hồ Thị Thơm vượt cạn thành công, bình yên bên đứa con bé nhỏ: “cảm ơn bác sỹ không thì con mình chết. Cảm ơn bác sỹ, mình khó khăn giúp con mình. Không biết nói nhiều hơn… Nói từ cảm ơn sâu xa lắm rồi, cảm ơn giúp đỡ mẹ và con an oàn trong xe. Cảm ơn bác sỹ”.
Những câu chuyện như thế này có thể bắt gặp ở đâu đó, trong những cơ sở y tế trên đất nước ta. Các y bác sĩ ở đó vẫn luôn có mặt đúng lúc lặng lẽ gieo những hạt mầm hạnh phúc, thậm chí ở những nơi tận cùng của sự gian khó.
Sự đầu tư của nhà nước không chỉ giúp mang những dịch vụ y tế công vào các bản làng xa xôi, mà nhiều kỹ thuật y tế ở tuyến dưới cũng có sự “chuyển mình”. Gần 300 kỹ thuật được chuyển giao đã giúp một bệnh nhân nếu cần can thiệp tim mạch không nhất thiết phải đến Bệnh viện Chợ Rẫy mà có thể tới Bệnh viện Thống nhất Đồng Nai hoặc Bệnh viện Tim mạch An Giang.
Để điều trị ung thư bằng phẫu trị, hóa trị và xạ trị hay chẩn đoán, sàng lọc ung thư sớm bệnh nhân ở tỉnh xa không nhất thiết phải về Bệnh Viện K hay Bệnh viện ung bướu thành phố Hồ Chí Minh mà có thể tới điều trị ở một số bệnh viện Đa khoa tuyến tỉnh.
Ghép thận nhân tạo, thụ tinh trong ống nghiệm không còn là những kỹ thuật “độc quyền” của một số bệnh viện tuyến TW nữa mà đã được triển khai tại bệnh viện tuyến tỉnh, giúp người dân dễ tiếp cận hơn.
BS Vy Hồng Kỳ, Giám đốc Bệnh viện Đa khoa huyện Mộc Châu, tỉnh Sơn La cho biết: “Những năm vừa qua đã triển khai được rất nhiều các dịch vụ kỹ thuật cao, chẳng hạn như phẫu thuật sọ não. Cấp cứu phẫu thuật cột sống, thay khớp, phẫu thuật tán sỏi qua da, phẫu thuật nội soi tuyến giáp và những năm gần đây thì nhiều thế hệ trẻ. Các bác sĩ trẻ đã được đi đào tạo ở các tuyến trung ương. Chính vì vậy mà đã tiếp cận được rất nhiều dịch vụ kỹ thuật mới và áp dụng được cho người bệnh để người dân tại Mộc Châu”.
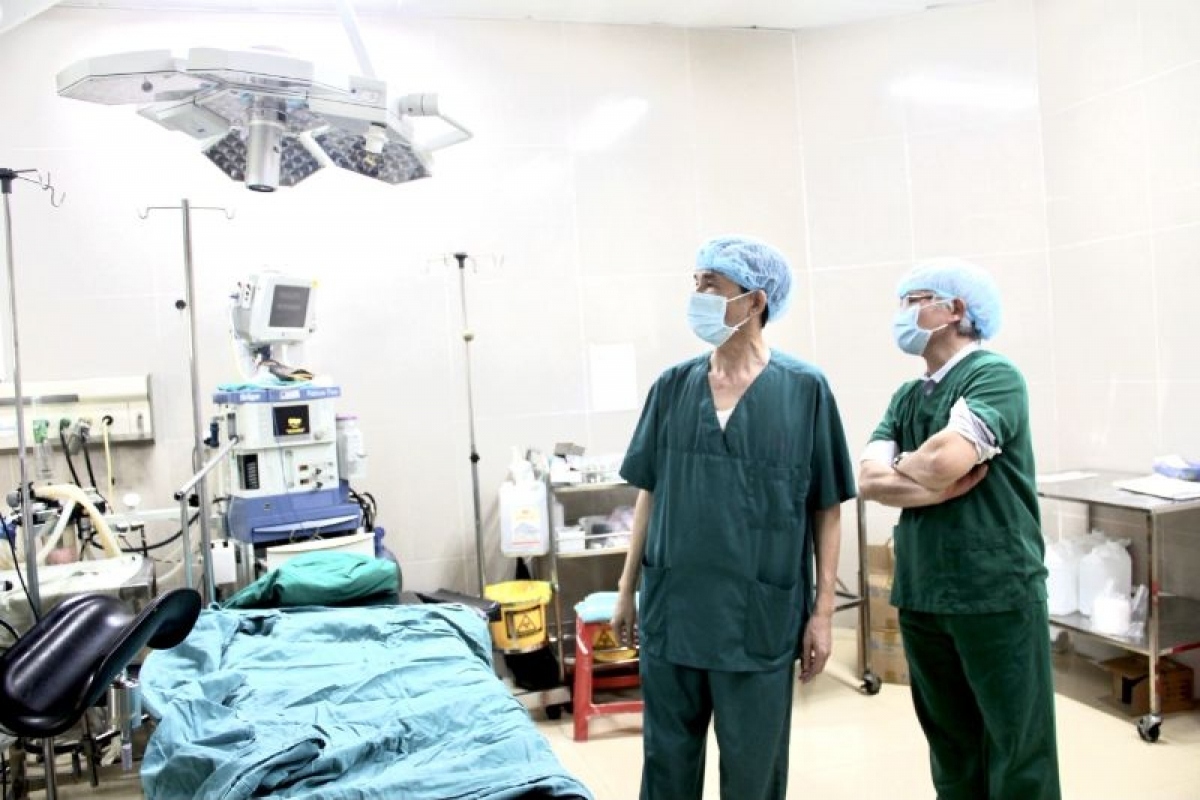
Bệnh viện Phổi Trung ương triển khai chuyển giao kỹ thuật phẫu thuật lồng ngực u phổi cho Bệnh viện Đa khoa Ninh Bình
Đầu tư cho y tế công liệu đã tương xứng?
Trong giai đoạn 2017 - 2020, mỗi năm nhà nước dành từ 7 – 7,4 % tổng chi ngân sách dành cho y tế. Cụ thể năm 2017, nhà nước đầu tư gần 98.000 tỷ đồng cho y tế và năm 2020 là gần 125.000 tỷ đồng. Mặc dù tỷ lệ này vẫn chưa đạt được mục tiêu như trong Kế hoạch Bảo vệ, chăm sóc và nâng cao sức khỏe nhân dân giai đoạn 2016 - 2020 đặt ra là 10%. Tuy nhiên, con số này đã thể hiện quan điểm nhất quán của Đảng và Nhà nước ta, ưu tiên đầu tư ngân sách nhà nước cho y tế.
Tuy nhiên dù nhận được sự ưu tiên của Chính phủ, nhưng tốc độ gia tăng ngân sách cho y tế không tăng nhanh bằng tốc độ gia tăng nhu cầu chăm sóc sức khỏe của người dân.
“Nếu chỉ nhìn vào con số đầu tư cho bệnh viện công rõ ràng chỉ đạt được một phần, là phần nhỏ so với nhu cầu hoặc so với khối lượng tài chính cần thiết cho một bệnh viện công hoạt động” - là nhận định của TS Trần Tuấn, Giám đốc Trung tâm nghiên cứu, đào tạo và phát triển cộng đồng chuyên gia phân tích chính sách y tế.
Dẫn chứng cụ thể về đơn vị mình quản lý, GS Nguyễn Anh Trí, đại biểu Quốc hội, thành viên Ủy ban Xã hội của Quốc hội, nguyên Viện trưởng Viện Huyết học Truyền máu Trung ương khẳng định: y tế công thiếu nguồn vốn trầm trọng: “mỗi 1 năm chúng tôi cần tối thiểu 111 tỷ để sửa chữa, nâng cấp máy móc, để mua sắm máy để phát triển kỹ thuật mới. Thế nhưng Nhà nước chỉ đủ cung cấp 21 tỷ bao gồm cả tiền lương”.

GS.Nguyễn Anh Trí - đại biểu Quốc hội, thành viên Ủy ban Xã hội của Quốc hội
Nếu không đủ, vậy tại sao hệ thống y tế không sụp đổ?
Nếu không đủ, tại sao Bộ Y tế mới đây xin trả lại hơn 800 tỷ đồng trong số 14.000 tỷ đồng đầu tư công. Hơn 800 tỷ đồng là số tiền không sử dụng đến trong khi tình trạng xuống cấp, quá tải diễn ra ở Bệnh viện Nhi Trung ương, ở Bệnh viện Thanh Nhàn, ở Bạch Mai, ở Bệnh viện Đại học Y…
Tối hậu thư cho ngành Y tế
Ở đây, cần xem xét lại hiệu quả trong quản lý ngân sách nhà nước cho y tế. Đây cũng là quan điểm của TS Nguyễn Quang Đồng, Viện trưởng Viện Nghiên cứu chính sách và phát triển truyền thông:“Vấn đề là hiệu quả của đầu tư. Chúng ta sử dụng nguồn lực đầu tư như thế nào cho hiệu quả. Tôi không nghĩ rằng là thiếu tiền, tỷ lệ ngân sách của Việt Nam dành cho y tế vẫn lớn và đủ để đảm bảo. Khi chúng tôi trao đổi với các chuyên gia y tế trong ngành thì đa phần các ý kiến cho rằng, nếu sử dụng các nguồn lực hợp lý đầu tư thì vẫn đủ để đảm bảo chi phí về mặt cơ sở vật chất”.
Đầu tư của nhà nước đã đem lại thay đổi to lớn trong ngành. Tuy nhiên có lúc, có nơi, đầu tư chưa hiệu quả, gây lãng phí. Để đầu tư hiệu quả trong y tế, đòi hỏi các điều kiện cần và đủ. Điều kiện cần là nhu cầu có thực về máy móc hoặc cơ sở vật chất; có nhân sự đủ trình độ để khai thác, chứ không chỉ vận hành. Điều kiện đủ là khả năng hoàn vốn. Nếu cơ sở có nhu cầu, có người khai thác máy tốt, nhưng bệnh nhân quá ít, dẫn đến khả năng không thu hồi được vốn, thì cần cân nhắc xem đã nên đầu tư chưa. Trực tiếp tham gia các đoàn giám sát của Quốc hội tại các cơ sở khám, chữa bệnh công ở các cấp, GS Nguyễn Anh Trí cho biết:
“Giai đoạn từ năm 2019 trở về trước, Đảng và Nhà nước cũng có quan tâm khá lớn để đầu tư xây dựng các cơ sở khám, chữa bệnh công. Nhưng nhìn lại thì chúng ta thấy còn nhiều điểm bất hợp lý và không hiệu quả, thậm chí có những công trình xây dựng rất lãng phí. Cái đó nó rất rõ ở cấp thấp nhất, đó là các trạm y tế. Có những cơ sở y tế đầu tư 2 máy siêu âm, trong 2 năm, mỗi năm chỉ siêu âm cho 2 bệnh nhân, nhiều cơ sở bị đóng cửa, mạng nhện giăng đầy. Hoặc có những cơ sở rất muốn nâng cấp, bổ sung nhưng kinh phí của Bộ Y tế lại dồn cho những công trình khác”.
Trong phiên họp của Ủy ban Thường vụ Quốc hội giữa tháng 9 về thực hành tiết kiệm chống lãng phí, Bệnh viện Tâm thần Bình Dương, cùng Bệnh viện Bạch Mai và Bệnh viện Việt Đức cơ sở 2 tại Hà Nam là những cái tên được nhắc tới.

Đây là cánh cổng vào một bệnh viện bỏ hoang suốt 4 năm qua
Với quy mô 300 giường, Bệnh viện chuyên khoa Tâm thần ở Bình Dương được UBND tỉnh phê duyệt từ tháng 5/2013 và hoàn thành vào tháng 8/2018, với tổng mức đầu tư 247 tỉ đồng. Nhưng suốt từ ngày “hoàn thành” ấy, Bệnh viện chuyên khoa Tâm thần luôn trong tình trạng “cửa đóng then cài”, chưa cứu chữa được cho bất kỳ bệnh nhân nào. Bệnh viện cơ sở 2 của BV Bạch Mai và BV Việt Đức với tổng đầu tư gần 10.000 tỷ đồng, được xây dựng ở Hà Nam với mục đích giảm tải cho 2 bệnh viện tuyến cuối này tại Hà Nội. Nhưng hai cơ sở này mới thực hiện được hơn 50% và đã dừng xây dựng từ lâu. Các phần đã xây dựng bị xuống cấp, nội thất chưa có, máy móc y tế chưa mua. Tóm lại chỉ mới xây xong phần thô mà đã cả chục năm trời.
Một bên là khối bê tông phơi giữa mưa nắng, một bên là bệnh viện cũ nát, không đủ giường và điều kiện để chăm sóc bệnh nhân. Đó là hình ảnh tương phản đến nghịch lý.
“Rồi đây liệu có đưa vào hoạt động được không? Ai là người vận hành? Liệu bệnh nhân sẽ đến khám chữa bệnh? Sai lầm nọ kéo sai lầm kia và chẳng những không có hiệu quả mà còn gây hậu quả” – GS Nguyễn Anh Trí, đại biểu Quốc hội, thành viên Ủy ban Xã hội của Quốc hội bức xúc.

Quá tải ở Bệnh viện tuyến Trung ương. Ảnh chụp tại Bệnh viện Bạch Mai
Một thống kê của Tổ chức y tế thế giới (WHO) cho biết: Gần 10 năm, tỷ lệ chi trả chi phí y tế từ tiền túi của người dân vào khoảng 49%, khi đó chỉ có hơn 50% dân số tham gia bảo hiểm y tế. Nhưng khi tỷ lệ phủ bảo hiểm y tế lên 91% tỷ lệ chi trả từ tiền túi hộ gia đình vẫn ở mức rất cao, từ 43-45%.
Bằng hoặc lớn hơn 40% khả năng chi trả của hộ gia đình thì theo WHO, đó là "chi phí y tế mang tính thảm họa".
Vậy nên, vấn đề đặt ra lúc này là làm sao để tăng tính bền vững của hệ thống y tế công, tạo cơ chế để bệnh viện có thể “sống”, nhân viên y tế có thu nhập nhưng đồng thời phải giảm tỉ lệ chi phí tiền túi của người dân không ở mức thảm hoạ. Để giải được bài toán ấy, TS Trần Tuấn, Giám đốc Trung tâm Nghiên cứu, đào tạo và phát triển cộng đồng cho rằng: cần phải đa dạng y tế công, y tế tư, y tế phi lợi nhuận. Trong đó, giá của dịch vụ y tế sẽ do quy luật cạnh tranh, các cơ sở y tế sẽ phải thu hút khách hàng bằng chất lượng và giá cả. Song song với đó không thể thiếu vai trò điều tiết của Nhà nước thông qua Bảo hiểm y tế, giá trần của các dịch vụ y tế:
"Sức khỏe không cho phép chúng ta coi nó như một hàng hóa. Tôi cho rằng việc đầu tiên thách thức đầu tiên là phải trả lại vị trí của y tế công không được thương mại hóa" – ông Tuấn khẳng định.
Trả bệnh viện công về đúng bản chất “công”, đó là chỉ cung cấp dịch vụ y tế công cho những nhóm người dân nhất định, ở một mức độ chất lượng cơ bản cũng là đề xuất của ông Nguyễn Quang Đồng, Viện nghiên cứu chính sách và phát triển truyền thông.
Sự nhập nhằng, công - tư lẫn lộn thời gian qua đã gây ra những thiệt hại to lớn cho ngành y tế. Bệnh viện công cần từng bước giới hạn đối tượng phục vụ những nhóm dân cư có thu nhập trung bình hoặc thu nhập thấp, và đáp ứng mức độ chăm sóc y tế cơ bản. Nhà nước sẽ có trách nhiệm đầu tư đầy đủ để hệ thống này đáp ứng mức độ cơ bản đó. Đương nhiên, tiến trình này thực hiện song song với việc khuyến khích và tạo môi trường cho bệnh viện tư phát triển. Bởi khi đáp ứng được nhu cầu người dân thì bệnh viện công mới có thể thu hẹp phạm vi phục vụ vào các nhóm ưu tiên.
“Các bệnh viện đang tự chủ một phần và không thể yêu cầu là Nhà nước đầu tư 100% ngay lập tức và sau đấy là yêu cầu bao cấp lại toàn diện mà vẫn phải cần có một lộ trình để giảm dần những bước như vậy.
Bước một thì có thể là bệnh viện tự chủ được về mặt chi phí, về mặt lương bổng, chi thường xuyên và cả chi phí về mặt đầu tư cho bệnh viện là vẫn phải nhà nước đảm bảo đầy đủ. Bước thứ hai là tiến tới chi trả đầy đủ, cả phần chi phí vận hành. Như vậy ngoài bảo hiểm xã hội thì sẽ đảm bảo người bệnh chi trả thêm một phần để đảm bảo hệ thống như vậy.”

TS Nguyễn Sĩ Dũng - Nguyên Phó Chủ nhiệm Văn phòng Quốc hội
Công cuộc chống tham nhũng, làm trong sạch bộ máy ngành y đang vào hồi quyết liệt. Các đơn vị có liên quan đến mua sắm e dè. Nhiều nơi không làm kịp thủ tục đã trả lại vốn cho nhà nước, chứ không dám quyết tiêu cho bằng hết như trước. Người có trách nhiệm không dám tiêu tiền trong khi ngành y đang “thiếu trước hụt sau”. Vì thế để tạo nên sự thay đổi có tính chất sống còn của ngành y tế, từ góc độ và quan sát của mình, ông Nguyễn Sĩ Dũng, nguyên Phó Chủ nhiệm Văn phòng Quốc hội cho rằng:
“Nước ta có rất nhiều các quy định của pháp luật, để tuân thủ cho hết thì mất rất nhiều thời gian, nhiều khi các quy định pháp luật còn xung đột, tuân thủ cái này thì không tuân thủ cái kia được thì đây cũng là vấn đề rất lớn của quốc gia. ….Phải pháp điển hóa hệ thống pháp luật của mình, nếu có những quy định xung đột thì phải hủy bỏ và đưa về nhất quán trong hệ thống pháp luật".
Giáo dục và y tế miễn phí phản ánh bản chất tốt đẹp của một xã hội. Nhưng khi y tế miễn phí còn là tương lai xa thì việc thực hiện y tế công bằng đã là một bước tiến đáng phấn khởi đáp ứng niềm mong mỏi của người dân./.
Ánh Tuyết, Phương Trang, Phạm Trang/VOV2



